El tractament farmacològic del dolor és un dels pilars de l’estratègia terapèutica davant d’aquest i inclou no sols l’ús d’analgèsics sinó també de fàrmacs per tractar els components afectius que pateix el pacient.
Els fàrmacs per al tractament del dolor poden dividir-se en: analgèsics opioides, analgèsics antiinflamatoris no esteroïdals (AINE), analgèsics simples i fàrmacs coadjuvants, que inclouen anestèsics locals, antidepressius, ansiolítics, anticonvulsionants, neurolèptics, corticoides, simpaticolítics i un grup heterogeni de substàncies sense efecte directe sobre el dolor però que, utilitzats amb els analgèsics, poden millorar la simptomatologia del pacient.
«A Espanya, els opioides es fan servir menys que en altres països del nostre entorn per desconeixement i per por als riscos potencials que comporten»
Fàrmacs per al tractament del dolor
Analgèsics opioides
La capacitat de l’opi per a alleujar el dolor i induir al son es coneix des de fa segles i ha estat utilitzada per totes les cultures amb aquests fins. El principal component actiu de l’opi és la morfina i des dels anys setanta se sap que aquesta i altres alcaloides extrets de l’opi exerceixen la seua acció mitjançant l’estímul de receptors específics, els denominats receptors opioides. Anomenem opiacis als analgèsics obtinguts directament de l’opi i opioides als sintètics amb el mateix mecanisme d’acció.
Són fàrmacs útils per al tractament de qualsevol tipus de dolor i està ben establert el seu ús en el dolor agut i en el dels pacients amb càncer, però administrar-ne en el dolor crònic no neoplàsic, encara que són fàrmacs segurs i de fàcil maneig, ha estat controvertit. Fa anys l’ús d’opioides en el dolor crònic no oncològic es reservava per als pacients en què altres tractaments analgèsics eren insuficients, mentre que avui se n’ha acceptat l’ús en tot dolor persistent que causa aflicció, incapacitat o impacte negatiu en la qualitat de vida. El principal avantatge és que no tenen «sostre analgèsic», ja que l’augment de la dosi produeix augment d’efecte de forma il·limitada. No obstant això, les dosis elevades produeixen efectes adversos, com la depressió respiratòria, la qual cosa en la pràctica impedeix augmentar la dosi tant com es desitge. A més, poden provocar dependència.
A Espanya es fan servir menys que en altres països del nostre entorn, la qual cosa s’atribueix a un desconeixement real de les seues característiques farmacològiques i a la por dels riscos potencials que comporten. El restrenyiment és l’efecte advers més freqüent i s’ha de considerar i de prevenir de manera sistemàtica, ja que molts pacients susceptibles d’usar aquest tipus de medicaments són d’edat avançada i pateixen aquest quadre patològic ben sovint.
Una bona recomanació per a usar-los correctament és seguir les indicacions de les guies d’ús clínic d’opioides en dolors crònics no malignes, com la patrocinada per la Societat Americana de Metges Intervencionistes davant del dolor.
Antiinflamatoris no esteroïdals
Els antiinflamatoris no esteroïdals han estat durant anys els analgèsics a demanda (aquells que es prenen quan el pacient sent dolor) per excel·lència i s’utilitzen molt en automedicació. El mecanisme d’acció dels antiinflamatoris és la inhibició de la síntesi de prostaglandines, substàncies endògenes mediadores del dolor i la inflamació. Aquest mecanisme és responsable dels efectes comuns a tots els fàrmacs del grup, tant els terapèutics (accions analgèsica, antitèrmica i antiinflamatòria) com els adversos (gastrointestinals, renals, etc.).
La capacitat de l’opi per a alleugerir el dolor es coneix des de fa segles. En la làmina de l’esquerra podem veure una representació del cascall (Papaver somniferum), extreta del Dioscórides renovado de Pius Font i Quer. Es pot veure una flor i una càpsula amb talls per extraure l’opi. Un dels fàrmacs més estesos és l’aspirina, que derivaa de l’escorça del salze blanc (Salix alba). A la dreta, làmina extreta del Dioscórides renovado de Pius Font i Quer. / © Biblioteca del Jardí Botànic de la Universitat de València
Els antiinflamatoris no esteroïdals tenen una eficàcia analgèsica moderada i són capaços d’alleujar molèsties de caràcter molt divers: cefalees, artràlgies, miàlgies, tendinitis, dismenorrees, dolors postoperatoris i posttraumàtics, certs còlics, dolors oncològics en fases inicials, etc. La resposta està en funció de la dosi, però presenten sostre analgèsic a partir del qual l’elevació de la dosi ja no proporciona efectes beneficiosos i sí més risc d’efectes adversos (els més freqüents afecten l’aparell digestiu, el ronyó o són de tipus al·lèrgic).
La gastrolesivitat no sols és deguda a la irritació local sinó a un efecte sistèmic, la qual cosa explica que aquests analgèsics puguen produir lesions fins i tot quan s’administren per vies diferents de l’oral.
Hi ha factors de risc que predisposen a patir complicacions¹, però és possible fer profilaxi farmacològica en pacients d’alt risc, mitjançant l’ús d’anàlegs de les prostaglandines, com el misoprostol, d’antagonistes del receptor H2 de la histamina, com ranitidina o d’inhibidors de la bomba de protons (IBP), com l’omeprazol.
Analgèsics simples
Dins d’aquest grup es troben substàncies amb propietats analgèsiques semblants a les observades amb els antiinflamatoris no esteroïdals però que no tenen efecte antiinflamatori, com el paracetamol, el metamizol o l’àcid acetilsalicílic a dosis baixes.
El paracetamol presenta un important efecte analgèsic i no té efecte antiinflamatori i gastrolesiu, per la qual cosa es postula que ha de tenir mecanisme d’acció diferent al dels antiinflamatoris no esteroïdals. Es considera el fàrmac d’elecció com antitèrmic i analgèsic, preferible als antiinflamatoris no esteroïdals i especialment a l’aspirina per originar un nombre molt menor de reaccions adverses. No obstant això, el risc de patir efectes existeix i es poden produir reaccions al·lèrgiques generalment en forma d’urticària o més rarament reaccions hematològiques com ara leucopènia o trombocitopènia. L’inconvenient més important és el risc d’intoxicació, que pot donar lloc a necrosi hepàtica greu i apareix quan s’ingereixen més de 7,5 grams en adults o més de 150 mg per quilo i dia en nens.
El metamizol manca també d’efecte antiinflamatori i provoca menys irritació gàstrica que els antiinflamatoris no esteroïdals. El seu sostre analgèsic és quelcom superior i s’assembla a l’aconseguit amb dosis baixes d’opioides. Té també un efecte relaxant de fibra llisa, per la qual cosa és útil en dolors còlics. Pot provocar reaccions adverses renals i reaccions d’hipersensibilitat. Les reaccions adverses més greus són les hematològiques (agranulocitosi i anèmia aplàsica) encara que el risc és molt baix.
«El risc de patir efectes amb el paracetamol existeix: es poden produir reaccions al·lèrgiques en forma d’urticària o reaccions hematològiques»
L’aspirina o àcid acetilsalicílic s’ha considerat com el cap de sèrie dels antiinflamatoris no esteroïdals. No obstant això, a les dosis que habitualment s’empra manca pràcticament d’efecte antiinflamatori, que apareix amb dosis entre 3 i 6 grams el dia. L’efecte antitèrmic i l’analgèsic s’aconsegueixen amb dosis entre 325 i 650 mg cada 6 hores en adults. Posseeix efecte antiagregant plaquetari a dosis baixes (75-325 mg/dia) i s’empra d’aquesta manera per prevenir l’infart de miocardi en pacients amb risc. Les reaccions adverses més freqüents són de tipus digestiu, seguides de les renals i les d’hipersensibilitat. Cal destacar especialment la síndrome de Reye, malaltia greu, potencialment mortal, que es dóna en nens després de l’aparent recuperació d’infeccions víriques que cursen amb febre. Per això l’ús d’aspirina està contraindicat en nens.
L’administració dels analgèsics
És més fàcil suprimir un dolor de bon començament que quan ja està establert, per la qual cosa el tractament ha de començar com més prompte millor, en el moment més immediat possible a l’estímul dolorós. No obstant això, alguns opinen que els analgèsics s’han d’emprar només quan el pacient sent dolor (a demanda), ja que d’aquesta manera només s’usa analgèsic quan el pacient pateix i s’evita el consum de fàrmacs durant els períodes en què no se sent dolor. Aquesta pràctica en realitat dificulta l’obtenció d’una bona analgèsia.
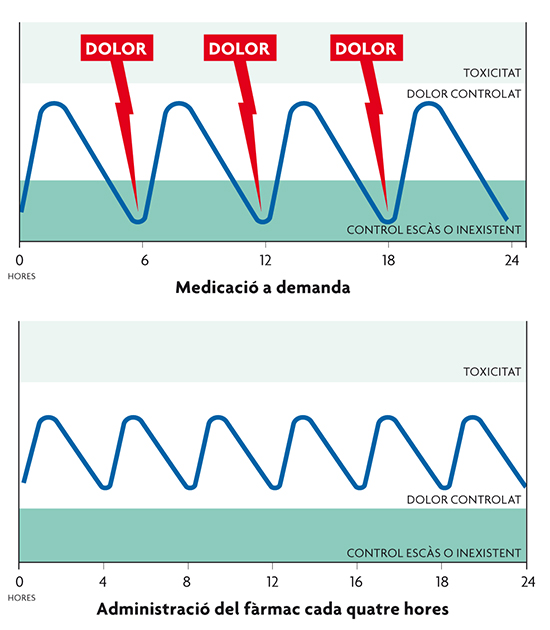
Eficàcia analgèsica en funció de la pauta utilitzada. El fet d’administrar el fàrmac quan el pacient comence a tenir dolor fa que hi haja un marge de temps en què el pacient no obté un efecte analgèsic suficient (a dalt). Amb una administració regular o pautada s’evita el dolor innecessari (a sota).
Per aconseguir un efecte adequat i que aquest es mantinga al llarg del temps, és recomanable utilitzar sempre una administració regular (pautada) a intervals prefixats, d’acord amb la farmacocinètica del principi actiu triat. La possible sobreutilització que podria invocar-se amb aquesta forma d’ús és molt menys important que la possibilitat que el pacient passe per períodes amb dolor innecessari (aquell que persisteix a conseqüència d’un tractament inadequat, insuficient o inexistent). El fet d’administrar el fàrmac quan el pacient comença a tenir dolor provoca que entre el moment en què sol·licita o decideix administrar-se el fàrmac i el temps que tarda a aconseguir els nivells plàsmics mínims per a controlar el dolor el pacient estiga amb un efecte analgèsic insuficient amb dolor en el període entre dosis.
Segons l’Enquesta Nacional de Salut de 2006, un 62,2% dels espanyols (55% homes i 69,2% dones) havien pres medicaments en les dues setmanes anteriors. D’aquests, quasi la meitat, un 47,2% (39,1% homes i 53,5% dones), havien consumit medicaments per al dolor, un 6,1% per a la febre i un 8,3% per al reuma i segurament un elevat percentatge d’aquests medicaments eren antiinflamatoris no esteroïdals o analgèsics simples. El 71,7% dels fàrmacs consumits havien estat prescrits amb recepta mèdica i el 28,3% eren per automedicació.
Segons un informe de l’Agència Espanyola de Medicaments i Productes Sanitaris, l’ús d’antiinflamatoris no esteroïdals en l’àmbit extrahospitalari a Espanya va créixer en el període 1992-2007, passant de 26,30 dosis diàries definides (dosi definida per l’OMS per comparar medicaments) per 1.000 habitants i dia el 1992 a 45,81 el 2006. Aquest augment és degut sobretot a l’increment de l’ús d’ibuprofèn, que, juntament amb diclofenac i aceclofenac, constitueix quasi el 70% del consum.
En un estudi amb informació global del Sistema Sanitari Espanyol, s’indicava que almenys el 20% de la població adulta consumeix diàriament antiinflamatoris no esteroïdals, però si es considera que són fàrmacs molt accessibles i que molts d’ells es poden obtenir sense recepta mèdica, l’ús real pot superar amb escreix la xifra abans assenyalada.
A més de valorar les dades de consum, convé analitzar la manera d’utilitzar-los. Un estudi realitzat a Andalusia per valorar el consum d’antiinflamatoris no esteroïdals i la seua relació amb la qualitat de la prescripció i la despesa farmacèutica va donar com a resultat que els consumidors més usuals eren els pensionistes (66,4%). Els autors concloïen que el patró d’utilització era inadequat i feien aquestes conclusions extensives a altres regions espanyoles.
A Finlàndia, en un estudi sobre 6.500 pacients, es va demostrar que els estats depressius i la desocupació incrementen la probabilitat d’ús d’aquest tipus de fàrmacs, que l’ús freqüent d’analgèsics es produeix a vegades en persones sense simptomatologia que ho justifique i que l’ús conjunt d’analgèsics prescrits i especialitats publicitàries que els pacients s’autoprescriuen constitueix una pràctica de risc.
Un aspecte important associat al consum d’antiinflamatoris no esteroïdals és la utilització simultània de gastroprotectors per prevenir les reaccions adverses digestives. En els anys noranta, amb l’aparició dels inhibidors de la bomba de protons, aquests medicaments van passar a ser la primera opció terapèutica per al tractament de les úlceres gastroduodenals. Es calcula que a Espanya 85 persones de cada 1.000 prenen un inhibidor de la bomba de protons diàriament, mentre que a Noruega en són només 30 i a Itàlia 27, per la qual cosa l’ús d’aquests fàrmacs al nostre país es considera molt elevat. En la pràctica, la utilització d’aquests inhibidors en pacients que prenen antiinflamatoris no esteroïdals representa un 46-60% del total de les prescripcions, la qual cosa posa de manifest que el seu ús com a profilàctic supera àmpliament les indicacions com a tractament.
«Cal triar el fàrmac adequat en funció de la naturalesa i gravetat del dolor, emprant la via oral sempre que siga possible»
Quan abusem dels analgèsics
L’OMS (Organització Mundial de la Salut) defineix l’abús d’analgèsics com el consum d’aquests independentment d’una necessitat mèdica o en quantitats innecessàries. Aquest ve condicionat per distints factors, unes vegades dependents del metge, que, fins i tot si prescriu correctament, no dóna una explicació suficient de com prendre’ls; altres, dependents del pacient, que, davant de qualsevol sospita de dolor, intenta evitar com més prompte millor que aparega prenent de manera precoç analgèsics que fins i tot poden arribar a desenvolupar quadres de dependència. La facilitat amb què es poden aconseguir analgèsics sense prescripció també determina el consum indiscriminat que se’n.
Un dels efectes paradoxals d’aquest abús és la cefalea crònica diària produïda per antiinflamatoris no esteroïdals. Es tracta d’una malaltia freqüent en la pràctica clínica i en molts casos es relaciona directament amb l’abús d’analgèsics, fins al punt d’haver-se definit com una malaltia amb entitat pròpia amb una prevalença de l’1,5%.
La cefalea per abús de medicació és considerada com una cefalea secundària per la International Classification of the Headache Disease de 2006. Es pot definir com una perpetuació del dolor en pacients amb cefalees cròniques causades per l’ús d’analgèsics en quantitat i freqüència excessives. Les causes d’aquest quadre són desconegudes, encara que cada vegada n’hi ha més que defensen que el factor etiològic principal és genètic. Se suggereix que els analgèsics per ells mateixos no causen cefalea crònica en pacients sense història prèvia, però sí que poden empitjorar la cefalea episòdica contribuint a la cronicitat. El diagnòstic de cefalea per abús d’analgèsics ha de sospitar-se davant de tota cefalea diària o quasi diària que millora parcialment (només parcialment o només durant unes poques hores) amb un determinat fàrmac.
En un estudi epidemiològic sobre la cefalea per abús de medicació dut a terme a Espanya, el 34,7% abusava d’analgèsics simples (el més freqüent, el paracetamol), seguits de medicacions que contenien ergòtics (27,8%), opioides (12,5%) i triptans (2,7%), mentre que la resta (27,8%) abusava de diferents combinacions de fàrmacs.
La Guia del Grup de Cefalees de la Societat Espanyola de Neurologia recomana per al tractament d’aquest tipus de cefalees la suspensió del fàrmac, el tractament de les crisis de migranya amb triptans o antiinflamatoris no esteroïdals, tractar altres factors afavoridors del consum crònic (trastorns del son, obesitat, estrès, ansietat o depressió) o la instauració d’un tractament preventiu amb betablocadors o neuromoduladors si hi ha migranya i amitriptilina si s’associa un component tensional des del començament. Les recaigudes en aquests pacients solen ser freqüents.
És necessari en aquest sentit seguir una sèrie de normes per a un ús correcte dels analgèsics. Cal triar el fàrmac adequat en funció de la naturalesa i gravetat del dolor, emprant la via oral sempre que siga possible. S’han d’utilitzar dosis adequades i a intervals regulars (per rellotge i no a demanda) i facilitar el compliment amb formes d’alliberament prolongada. Finalment és necessari tractar de manera precoç els efectes adversos o secundaris. En resum, en el tractament del dolor els analgèsics s’han d’usar de manera pautada, conèixer els efectes adversos i evitar abusar-ne.
Reaccions gastrointestinals:
– Pirosi, dispèpsia, gastritis lleus (afecten el 15-25% dels tractats). Erosions de la mucosa gàstrica, úlceres gàstriques o duodenals (40% dels pacients tractats tres mesos).
– Sagnat i perforació (menys freqüents però més greus).
Reaccions renals:
– Reducció de la funció renal en persones que ja la tenen afectada.
– Retenció d’aigua, sodi i potassi (3-5% dels tractats pot produir hipertensió).
– Toxicitat renal crònica (nefropatia analgèsica posterior a l’ús crònic).
Hipersensibilitat:
– Rinitis, erupcions, urticària, asma, xoc anafilàctic (1-2% dels tractats).
Reaccions hematològiques:
– Agranulocitosi, anèmia aplàsica, trombocitopènia (rares però potencialment molt greus).
Reaccions adverses generals dels antiinflamatoris no esteroïdals.
NOTA
1. Els factors que augmenten el risc de gastrolesivitat són l’úlcera pèptica anterior, el sagnat gastrointestinal anterior, una edat superior a 65 anys, dosis elevades d’antiinflamatoris no esteroïdals, tabac, alcohol i la teràpia concomitant amb corticoides (Tornar al text).
BIBLIOGRAFIA
Colás, R. et al., 2004. «Chronic Daily Headache with Analgesic Overuse: Epidemiology and Impact on Quality of Life». Neurology, 62: 1338-1342.
García del Pozo, J. i F. J. de Abajo, 2006. Utilización de antiinflamatorios no esteroides (AINE) en España, 1992-2006. Ministerio de Sanidad y Consumo.
García del Pozo, J., 2009. «Estudio de utilización de antiulcerosos en España (2000-2008)». Información Terapéutica del Sistema Nacional de Salud, 33: 49-54.
Ministerio de Sanidad y Consumo, 2006. Encuesta Nacional de Salud 2006. Ministerio de Sanidad y Consumo.
Romo, C. et al., 1998. «Uso racional de antiinflamatorios no esteroideos en atención primaria». Atención Primaria, 22: 177-186.
Trescot, A. M. et al., 2008. «Opioids in the Management of Chronic Non-cancer Pain: an Update of American Society of the Interventional Pain Physicians (ASIPP) Guidelines». Pain Physician, 11: S5-S62.
Turunen, J. H. et al., 2005. «Frequent Analgesic Use at Population Level: Prevalence and Patterns of Use». Pain, 115: 374-381.