Entrevista a Iñaki Comas
«No protegir la població vulnerable ens ha perjudicat a tots»
Investigador de l'Institut de Biomedicina de València (CSIC)

Segons la línia temporal de la pandèmia del nou coronavirus esbossada per l’Organització Mundial de la Salut (OMS), el 31 de desembre de 2019, la seua delegació a la Xina recollia una informació procedent de la Comissió Municipal de Salut de Wuhan en què s’apuntava a la proliferació de casos d’una pneumònia viral en aquesta mateixa ciutat. Ens trobem a escasses setmanes del primer aniversari d’aquests fets i durant aquest any, la col·laboració internacional en la recerca científica sobre el SARS-CoV-2 ens ha permés conéixer millor els seus mecanismes de dispersió i de contagi. Així i tot, i malgrat les recents notícies que situen vacunes efectives a la disposició de la població en menys temps de l’esperat, sembla que les mesures de distància social i de control de desplaçaments i mobilitat ens acompanyaran encara una bona temporada com a principal estratègia per a aplanar la corba de contagis.
Segons ens explica Iñaki Comas, investigador de l’Institut de Biomedicina de València (IBV), el nou coronavirus no acumula mutacions amb massa freqüència ni, de moment, de manera preocupant. No obstant això, el seu monitoratge resulta essencial per a conéixer com és el virus que circula per àrees geogràfiques concretes i, per tant, saber si determinades soques han aconseguit «escapar» de les restriccions i per què. Iñaki Comas pertany a la Unitat de Genòmica de la Tuberculosi de l’IBV, centre adscrit al CSIC, i arran de la crisi del coronavirus, el seu equip es va unir a uns altres de l’Institut de Biologia Integrativa i de Sistemes (I2SysBio, UV-CSIC) i de la Fundació per al foment de la recerca sanitària i biomèdica de la Comunitat Valenciana (FISABIO) per a crear el consorci SeqCOVID, el principal objectiu del qual és fer un seguiment del virus a través de la seqüenciació de la seua informació genòmica. A més de les institucions ja esmentades, participen en aquest consorci uns quaranta hospitals de tota Espanya, bé mitjançant l’enviament de mostres o bé realitzant les seqüenciacions amb els seus propis recursos. En data de hui, el consorci ha seqüenciat prop de 4.900 mostres procedents de pacients, els resultats de les quals han ajudat a esclarir el desenvolupament de l’epidèmia en aquest país.
El passat 30 d’octubre, SeqCOVID publicava l’informe «Una perspectiva genòmica de la pandèmia: lliçons en salut pública»; en aquest, a partir de l’anàlisi de la informació genòmica de mostres procedents de 2.170 pacients, s’exposaven els factors clau en la dispersió de determinats genotips del coronavirus a Espanya durant la primera ona. Gairebé simultàniament, es publicava un estudi liderat per científics de la Universitat de Basilea (Suïssa) i realitzat amb la col·laboració, entre altres, d’Iñaki Comas i del consorci SeqCOVID, en què s’assenyalava una nova variant del SARS-CoV-2 sorgida en el nord-est d’Espanya a la fi de juny i que s’estava estenent per tota Europa ràpidament. Si bé en aquest cas es tracta d’un preprint (un article encara no sotmés a la revisió d’experts prèvia la seua publicació en una revista científica), els seus resultats ens mostren la utilitat de l’epidemiologia genòmica per a seguir-li la pista al virus (i, per tant, ajustar les mesures al seu grau d’incidència). Sobre aquest projecte, la informació que ens aporta, així com les dificultats per a dur-lo a terme, parlem amb l’investigador Iñaki Comas.
Quins fets van afavorir l’entrada i dispersió del coronavirus a Espanya?
Hi hagué una sèrie d’esdeveniments, molt a l’inici de l’epidèmia, quan els primers casos comencen a registrar-se a Europa, que afavoreixen l’entrada prou primerenca del coronavirus al país. Prèviament, hi va haver una sèrie de casos importats d’Alemanya, que van ser aïllats a les Illes Balears, però aquests no hi van tindre un gran efecte. En canvi, després sí que n’hi va haver uns amb gran impacte a llarg termini en l’epidèmia a Espanya. Entre aquests, la introducció del virus des d’Itàlia, com a mínim a través de dues vies: el partit de futbol entre el València i l’Atalanta, i la fira d’art ARCO de Madrid. En aquests casos, es tracta de la mateixa variant genètica del virus, el mateix genotip, i saber això ens va permetre veure com aquesta variant va continuar estenent-se pel país i veure’n els casos secundaris associats a Espanya. Aquesta variant genètica va causar el 30 % dels casos en la primera onada a Espanya; de fet, la primera setmana de març representava un 60 % de les mostres que nosaltres seqüenciàvem. Per tant, si bé no totes les introduccions del virus a Espanya van tenir èxit, algunes en van tenir molt, i aquests són els casos més clars.
«Una variant genètica del virus que es va introduir des d’Itàlia va causar el 30 % dels casos en la primera onada a Espanya»
De quina manera comptar amb la informació genòmica del virus ens pot ajudar a contenir la pandèmia?
La informació del genoma ens ajuda de diferents maneres: nosaltres interroguem el genoma de virus que han infectat milers de pacients i els comparem. Això ens permet veure com de paregut és el virus entre pacients, entre comunitats o entre països. Així, podem rastrejar-lo: més enllà de saber quants casos hi ha, sabem de quina variant genètica es tracta exactament i podem monitorar-la, saber com s’ha mogut, quines relacions té amb altres variants que hi ha fora d’Espanya, com hi va entrar, com en va eixir… D’aquesta manera podem entendre com les nostres mesures de control de mobilitat i de confinament han permés, o no, controlar el virus. A més, amb les seqüències genòmiques del virus, obtenim un altre nivell d’informació molt important pel que respecta a mutacions que pogueren ser rellevants en la biologia del virus i, per tant, rellevants en l’epidèmia: bé perquè el virus es fa més transmissible, o més o menys virulent… Aquest monitoratge cobrarà cada vegada més importància a mesura que introduïm noves eines de control específiques contra el coronavirus; és a dir, antivirals i vacunes. En el futur, quan usem les vacunes, necessitarem saber si el coronavirus està evitant-les. A més, també hem de saber si les vacunes que s’estan dissenyant tindran la mateixa eficàcia contra totes aquestes variants genètiques o no.
Suposen les mutacions en el virus una dificultat afegida per a trobar una vacuna eficaç?
En general, tots els virus muten i aquest no muta especialment més que altres; de fet, muta menys que la grip, per exemple. Per tant, no hem d’espantar-nos, perquè la majoria de les mutacions no tenen cap tipus d’efecte. Ara bé, evidentment de vegades n’hi ha algunes que sí que poden tenir-lo i és això el que estem monitorant. En el cas dels visons de Dinamarca, per exemple, hem vist que el virus acumula mutacions en una proteïna del genoma que és important per a la interacció amb les cèl·lules humanes i, per tant, poden tenir més o menys impacte en la resposta immune, però encara no ho sabem. De totes maneres, és difícil que una sola mutació tinga un gran impacte sobre la vacuna. Una altra cosa és que se n’hi acumularen moltes més i canviara tota la seua capacitat immunogènica, però de moment no tenim evidència de res d’això. A més, estem acostumats a lidiar amb la variabilitat en virus i en molts altres organismes patògens i a adaptar-hi les nostres eines. Les vacunes de la grip en són el cas més rellevant. Per tant, cal saber com afecten aquestes mutacions, però sense caure en alarmismes. Ara per ara, sobre les vacunes el més important és saber si alguna candidata arribarà a funcionar i a posar-se en el mercat. Aleshores ja ens començarem a preocupar de si funcionaran millor o pitjor segons les variants genètiques del virus. Però, sobretot, primer hem d’aconseguir-les.
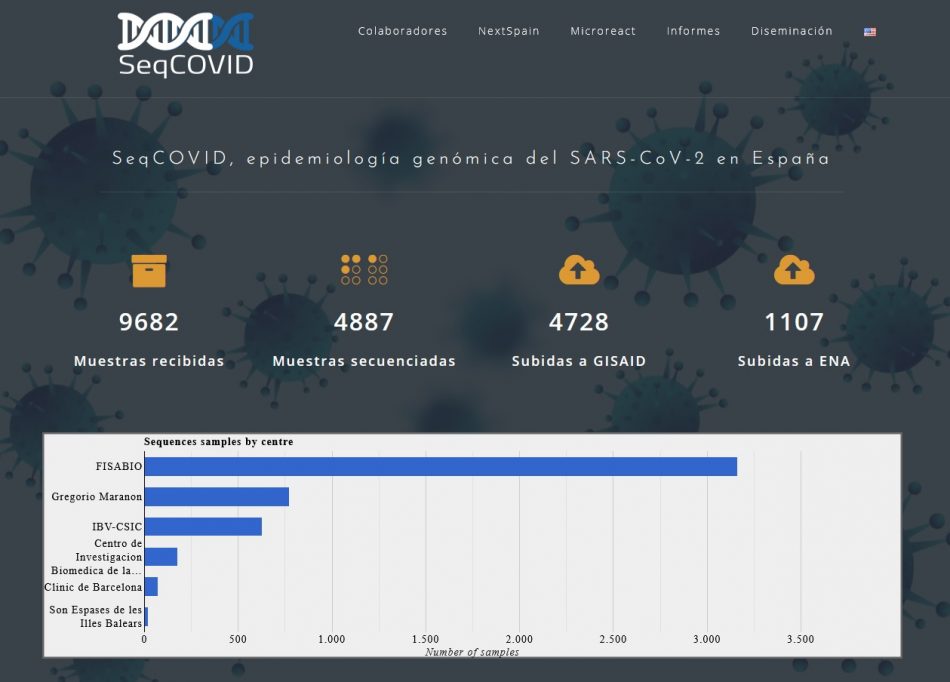
Pàgina web del consorci SeqCOVID. Entre les dades que s’hi poden consultar, hi ha el nombre de mostres seqüenciades i els respositoris en línia on s’han compartit.
El cas del salt de coronavirus d’humans a visons a Dinamarca que comentava ha causat també molt d’enrenou en les passades setmanes. Què ens diu de com s’està adaptant el virus a nous hostes?
El tema dels visons té diverses variants que són rellevants. Primer, cal dir que tampoc és sorprenent aquest salt del coronavirus d’humans a visons: és un virus de mamífers que ja va saltar a humans en novembre de l’any passat i, per exemple, se sap que els gats tendeixen també a ser-hi més vulnerables. És important monitorar tot això des de l’anomenat «enfocament d’una sola salut», one-health approaches en anglés: és a dir, monitorar tot l’ecosistema del virus, ja no solament en humans, sinó en animals i altres patògens en tot tipus d’ambients. Així, si el virus ha saltat a visons, el que ens diu la teoria és que s’ha hagut d’adaptar a ells i, generalment, si t’especialitzes en un hoste, no ets tan bo en un altre. Sabem, per exemple, que s’ha donat una mutació probablement per a adaptar-se millor al receptor ACE2 de visons, cosa que pot significar que [aquest genotip del virus] no estiga tan adaptat al receptor ACE2 d’humans. Per tant, no hauríem d’espantar-nos perquè es produïsquen mutacions, però cal monitorar-les i romandre atents per si algunes sí que són rellevants per a nosaltres. De moment, realment la «gasolina» de la pandèmia no són les mutacions del virus. Arribarà el moment en què haurem d’estar molt atents a les que vagen apareixent, però no hem d’alarmar-nos.
Dels l’informe publicat recentment pel consorci SeqCOVID, podem destacar que el genotip del virus predominant a Espanya a inicis de l’epidèmia va quedar quasi a nivells residuals gràcies al confinament de la població entre març i abril. No obstant això, fa poc, un equip internacional, en el qual també hi ha participat vostè i el consorci SeqCOVID, mostrava en un estudi com un nou genotip es va originar en el país en juny i que és ara el responsable de bona part dels casos. Què ens indica això sobre l’efectivitat de les mesures de contenció preses pels governs a escala regional, estatal, europea…?
Efectivament, nosaltres vam identificar en aquesta segona onada un nou genotip que apareix a finals de juny en el nord-est d’Espanya. Es tracta d’un genotip que forma part de la diversitat que circulava per Europa, però alhora és suficientment diferent, i per això no sabem com lligar-lo: si ja estava ací, si va ser importat… I el que veiem és que augmenta en freqüència ràpidament, sobretot associat a un esdeveniment de súper-contagi, els grans brotes que hi hagué entre treballadors de la fruita [en Catalunya i Aragó]. I ací ja tenim una primera lliçó. No protegir la població més vulnerable ens han fet més vulnerables a tots. No hem aconseguit millorar les condicions de treball i de vida d’aquestes persones malgrat que sabem que són especialment vulnerables a la infecció i als brots justament per culpa d’aquestes condicions. La segona lliçó que veiem és que aquest segon genotip ràpidament es dispersa per tota Espanya en molt poc de temps. I això el que indica és que les decisions sobre mobilitat i restricció de moviments són molt importants i cal prendre-les com abans millor, sobretot quan ocorren aquests tipus d’esdeveniments amb brots molt grans. Com que aquest brot no es va poder contenir localment, ara un 80 % de tot el que seqüenciem a Espanya respon a aquest genotip. Si aquest s’haguera contingut, potser d’altres s’hagueren expandit, però aquest de segur que no. Poc després, s’obrin les fronteres pel turisme i veiem que aquest genotip entra en diferents països, en alguns amb molt d’èxit i en altres amb menys. En països com el Regne Unit, Irlanda o Suïssa, comença a créixer molt ràpidament i a dominar la seua epidèmia; cap a octubre, el 43 % de les seqüències que es fan al Regne Unit mostren aquest genotip en concret.
«No estem prenent, ni a escala nacional ni europea, decisions coordinades ni suficientment efectives per a parar el coronavirus»
Va ser potser prematura l’obertura de fronteres de l’Estat espanyol a inicis de l’estiu passat?
Es parla molt de si Espanya és molt laxa amb les seues fronteres, però l’arribada d’aquest genotip a tots els països d’Europa ens indica que, en general, cap país ha estat capaç de controlar el virus. Per tant, és important saber que no estem prenent, ni a escala nacional ni europea, decisions coordinades ni suficientment efectives per a parar el coronavirus. Sobretot, cal trobar la manera d’evitar que els casos que arriben a un país produïsquen casos secundaris de transmissió local. És un poc el que estem veient a la Xina: pràcticament el 99 % dels casos dels quals s’informa ara són importats, però no hi ha casos de transmissió local, perquè es té molt bon control sobre els viatgers. Fins on podem arribar ací per a controlar els viatgers? És més difícil, evidentment, perquè estem en un espai comú europeu, en l’espai Shengen, etcètera. L’altra lliçó important és que no només és Espanya la que exporta la variant genètica: una vegada està a Europa, entre dos països també se la passen. Per tant, no és un problema simplement que hagen vingut turistes i se l’hagen endut, sinó que la mobilitat en general dins d’Europa ha generat aquesta porositat que permet que aquestes variants apareguen. Per exemple, fa dues setmanes que hem vist una nova variant a França, que ja ha arribat a Espanya i a molts altres països d’Europa. Tornem de nou al mateix: no és un fenomen d’Espanya; aquestes variants són marcadors del que ens està ocorrent i com de bé o malament estem controlant la dispersió del virus.
Quant a les mesures de restricció de la mobilitat que s’han pres en les últimes setmanes (tocs de queda, confinaments perimetrals…), estan servint realment per a contenir el virus a nivells desitjables?
Jo no soc expert en salut pública i epidemiologia, però el que està prou clar és que aquestes mesures reduiran el nombre de contagis però de forma molt limitada. Aplanarem la corba, però molt lentament. Fa poc llegia que, si es vol guanyar dues setmanes al virus, cal implementar mesures que duren dues setmanes i que siguen tan restrictives com roïna siga la situació epidemiològica. En el nostre cas, estem malament i necessitem mesures molt restrictives. Hi ha un problema generalitzat al qual hem de trobar-li solució i és que es dona molta transmissió en espais tancats. Ara mateix, és on es produeixen la gran majoria de les transmissions i, a més, està cada vegada més clar que la transmissió aèria existeix. Per tant, no és tant el contacte directe, proper, entre dues persones, sinó que a més, el virus en determinades condicions es queda en l’aire, i encara que la persona contagiosa no estiga en l’habitació, pot haver-hi contagi. Per tant, és important que tot això se sàpiga. Cal trobar la manera de millorar els espais tancats i promoure lleis perquè les reunions s’hi facen amb mascareta i amb distància de seguretat i sempre amb ventilació. I el mateix amb bars i restaurants. L’única manera de protegir-nos és mantenir no només la mesura que ens va bé, sinó totes: la mascareta, la distància, la ventilació, la higiene… Perquè cap no és perfecta, això ho sabem, però totes juntes són prou bones.
«L’epidemiologia genòmica és molt útil per al control d’epidèmies i així ho estem demostrant»
En el vostre informe, assenyaleu la importància de comptar amb prou mostres de pacients per a fer una monitorització adequada del virus. No obstant això, obtenir-les no resulta tan fàcil. Amb quines dificultats us trobeu?
Més de trenta hospitals treballen amb el consorci SeqCOVID i o bé ens envien les mostres a València, o les seqüencien ells mateixos, però això últim ocorre en pocs casos. Ara mateix, no hi ha gaire hospitals que tinguen capacitat per a fer-ho. Per a obtenir les seqüències genètiques, usem les restes de diagnòstic de les PCR, una mostra molt convenient perquè no es competeix amb la necessària per al diagnòstic, i aquí la processem en la seua totalitat. Així, demanem als hospitals que ens envien grups de mostres regularment. Alguns hospitals ho fan, però molts altres no, a causa de múltiples problemes. Per a començar, la disponibilitat de recursos. Si estan diagnosticant, no tenen temps per a preparar mostres per a un projecte d’investigació. I en aquest sentit, entendre això com un projecte d’investigació, i no com a part de la vigilància epidemiològica, fa que no se senten amb l’obligació de fer-ho. I això s’entén, ja que estan molt sobrepassats per la càrrega assistencial i de diagnòstic. L’altre dels problemes és que, si bé fins ara podíem usar aquestes restes de mostra, ara molts dels diagnòstics que fan en els hospitals es queden la mostra completa i, per tant, necessitem una mostra addicional. La mostra de coronavirus és infecciosa i si no està extreta, requereix tot un sistema de bioseguretat per a la seua manipulació que és més complex, i que nosaltres estem ara començant a implementar. Tot això complica i alenteix el procés. Sobretot, el fet que no existira ja aquesta estructura abans i que no estiga clarament integrada dins del sistema nacional de salut. Si bé hem tingut èxit, ja que el consorci, en la primera onada, va aconseguir que fórem el segon país d’Europa amb més seqüències i el quart del món, és veritat que s’estan generant molts problemes que es facilitarien si estiguera tot integrat en el sistema nacional de salut.
Vostè forma part de la Unitat de Tuberculosi de l’Institut de Biomedicina de València. Com s’ha aprofitat tota aquesta maquinària orientada a l’estudi d’una malaltia com la tuberculosi i s’ha posat al servei de la lluita contra el coronavirus?
La tuberculosi, a no ser que el coronavirus demostre el contrari, és la primera malaltia infecciosa que causa morts al món. La major part dels casos es produeixen en països en desenvolupament, perquè està molt associada a la pobresa. Nosaltres tractem d’aplicar la seqüenciació genòmica com a eina per a, d’una banda, entendre la biologia del bacteri i, de l’altra, per a desenvolupar mètodes diagnòstics nous i també per a entendre’n l’epidemiologia no només a escala local, sinó també nacional i global. Treballem en països amb índex alts de tuberculosi com Mèxic o Moçambic. Per tant, tenim una visió molt global de com aplicar l’epidemiologia genòmica per a patògens que tenen una distribució per tot el món. Això, unit a l’experiència en virus que té el grup de Fernando González-Candelas en la Universitat de València i la gran capacitat de seqüenciació que té FISABIO, ens va fer pensar que podríem ser capaços de generar un consorci que ens permetera estudiar o identificar l’evolució del nou coronavirus en el nostre país. Tot això, junt amb les relacions que mantenim amb altres consorcis internacionals d’epidemiologia genòmica, ens permet veure no només la nostra epidèmia, sinó tot el context global. Perquè si cadascú es queda només amb les seues dades, ens perdríem el 50 % de la pel·lícula. Així, el que hem fet ha estat adaptar els nostres projectes al coronavirus perquè l’epidemiologia genòmica és molt útil per al control d’epidèmies. Creiem que així ho estem demostrant i així hem de fer-ho, perquè hi ha pocs projectes d’aquest tipus en aquest país. Idealment, jo espere que en el futur aquest tipus d’eines i aproximacions s’integren dins del sistema nacional de salut, de tal manera que la informació puga generar-se en temps real i, així, si apareix alguna variant nova del virus, aquesta puga detectar-se com abans millor.